Dyspareunie : douleur apparaissant pendant ou après des rapports sexuels.
Vaginisme : contraction involontaire du muscle périvaginal amenant toute pénétration vaginale impossible (dyspareunie).
Clitorodynie : douleur située sur la zone du clitoris.
Fissures vaginales : petites déchirures de la peau situées à l’entrée du vagin, souvent apparaissant pendant ou après un rapport sexuel.
La Vulvodynie est une douleur chronique (plus de 6 mois) située dans la région vulvaire. Les vulvodynies peuvent être :
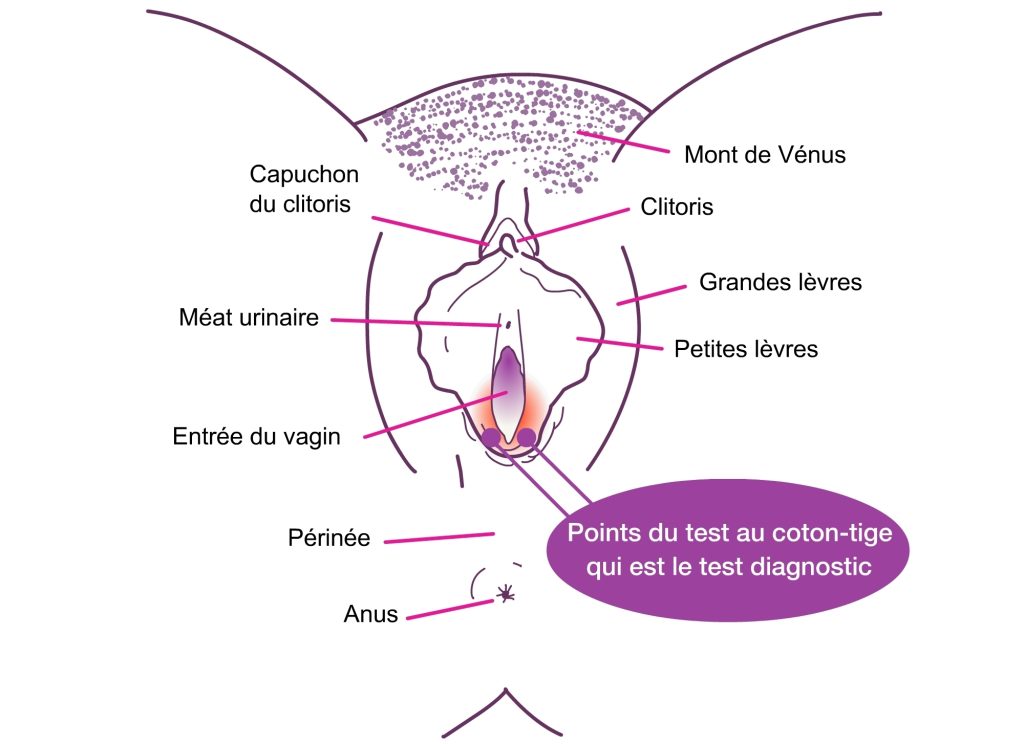
- Très locales sur certaines parties de la région vulvaire comme le clitoris, la zone urétrale, le vestibule, l’entrée du vagin.
- Ou peuvent être diffuses jusqu’à donner des douleurs dans l’ensemble du périnée
Les vulvodynies peuvent être primaires ou secondaires.
- Vulvodynie primaire: les symptômes existent depuis toujours (depuis l’enfance ou l’adolescence) et sont mis en avant lors des premiers rapports sexuels ou lors d’insertion de tampons par exemple.
- Vulvodynie secondaire : les douleurs apparaissent après plusieurs années, elles n’ont pas toujours existé.
- Vulvodynie provoquée : les douleurs sont engendrées lors d’un contact physique sur la région vulvaire
La Vestibulite = Vestibulodynie est la forme la plus fréquente de vulvodynie. Les douleurs sont localisées sur la vulve, précisément sur le vestibule (région en forme de U, entre les petites lèvres et l’entrée du vagin.). Très souvent, le gynécologue ne trouve pas de lésion à l’examen gynécologique sur cette région et le diagnostic de vulvodynie/vestibule est donc un diagnostic fait par un « diagnostic d’exclusion ». Consultez un ostéopathe vulvodynie à Lyon.
Une vestibulodynie peut être responsable d’un vaginisme par appréhension de la douleur ou diffusion des douleurs du vestibule jusque vers le vagin pendant un rapport sexuel par exemple.
S’agissant de douleurs chroniques très invalidantes, une approche pluridisciplinaire (médecins, ostéopathie, acupuncture, kinésithérapie, sage-femme…) des vulvodynies est essentielle afin d’améliorer au mieux vos douleurs. Prenez rendez-vous chez un ostéopathe vulvodynie à Lyon.